
电子显微镜下的听觉毛细胞的模拟图
从上世纪70年代开始,国际耳科医学界就展开了在内耳使用干细胞再生来恢复听力的讨论和研究。在40余年的时间里,各国纷纷提出了自己的方案,有些方案在小白鼠身上取得理论上的成功。那么为什么至今这项技术没有应用于人类呢?
因为干细胞治疗这项技术,是一把双刃剑。至少从目前的技术上来说,无法控制这把“双刃剑”是刺向听障还是刺向自己的生命。
从一项刊登在国际杂志Stem Cell Reports的研究报告中,我们可以看到这项技术面临的难度。报告中,来自罗格斯大学新布朗斯维克分校的研究人员通过研究发现,内耳干细胞在理论上是可以转化为听觉相关细胞的,也就是我们常说的逆向工程,但在这个过程中,无法控制细胞分裂的速度和方向,从而很容易诱发癌症或其他致命并发症风险。

此图显示了听觉毛细胞受损的情况,左侧上下两图中,上图为听力正常的情况,下图为听力受损的情况。右侧左右两图中,左侧为听力正常的情况,右侧为听力受损的情况
很多类似的研究都能在培养皿中实现干细胞转化为可控听觉神经细胞,但所有的研究都面临着难以控制的问题。研究员Kwan曾在大学讲课时说道,对于不了解这项技术的听障者家庭来说,他们的想象是只需要将转化好的干细胞放置在内耳中,就能替换缺失的听觉细胞或神经元,这种说法在逻辑上没问题,现在的技术确实能将内耳干细胞进行逆向工程,但同时也会产生不可预料的副作用,比如干细胞过度增殖、不可控制的分裂、难以精准的靶向等等。这些副作用每一个都可以夺走患者的生命。在听不见和活下去之间,我们选择活下去,这也是这项技术至今没有用于人体实验的原因,即便是实验用的小白鼠,在恢复听力的同时也最多活不过半个月,且在干细胞恢复听力的过程中承受着巨大的痛苦,甚至比癌细胞病变还要痛苦。

从不同的角度,我们可以看到听觉毛细胞并非是一样高的,这些毛细胞的错落不平对听力有着非常关键的作用
内耳中的毛细胞能将声音转化成为神经信号,通过螺旋神经元传递到大脑中,由于过度暴露于噪音中或先天性细胞受损而引发的听力缺失会造成听觉细胞功能障碍,从而对神经传递过程带来严重损伤,并且还会减缓听觉神经元的自然代谢,从而就使得神经元细胞无法再生。研究员Kwan说道,如今听力损失在美国影响着大约15%的人群的健康,实际上受影响的人群数量要更多,很多人可能并不会意识到这个问题,但当进行检查时医生就会发现你听力的问题,如今很多研究人员都试图通过研究逆向工程解决人们听力损失等问题。
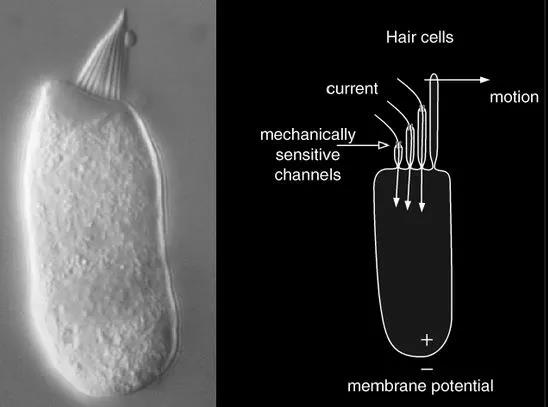
听觉毛细胞的摆动,对听觉有着重要的作用,但目前我们对其了解还十分有限
这项研究中,研究人员对名为NEUROG1的基因进行处理使内耳干细胞转化成为听觉神经元,由于会增加细胞分裂,而且基因NEUROG1通常会在其它干细胞中用来制造其它类型的神经元,因此研究人员意识到,当利用该基因子时其就有可能会增加细胞的增殖效力。研究者发现,染色质会影响NEUROG1基因的功能,而染色质的改变或许会帮助有效降低不需要的干细胞增殖,而且通过在培养皿的培养物中增加药物也能达到这一目的。
最后研究者表示,从理论上来讲,在开始对NEUROG1基因进行过实验之前我们就能够改变染色质的结构,从而就能成功抑制不需要的干细胞增殖现象发生。但是实验的结果仍仅存于理论上,并不具备人体临床的安全操作性,任何细小的失误都能导致可怕的后果。
文献出处:
Song Z,et al.,NEUROG1 Regulates CDK2 to Promote Proliferation in Otic Progenitors.Stem Cell Reports. 2017 Oct 11. pii: S2213-6711(17)30418-6.